NASI SPECJALIŚCI
.
oferta specjalistów:
By leczyć ciało ludzkie, konieczna jest wiedza o całości zjawisk.
Hipokorates
LISTA CENOWA
Ceny wybranych zabiegów medycznych Nova Clinic Leszno
USG
PIERSI Z KONSULTACJĄ
200/ zł
USG DOPPLER ŻYŁ KOŃCZYN DOLNYCH
150 zł
LASEROWE USUWANIE ŻYLAKÓW
4000 zł
ECHO
SERCA
>
KOMÓRKI MACIERZYSTE OKOŁOSTAWOWO
800 zł
chirurgia
ZABIEGI WYKONYWANE PRZEZ LEKARZA CHIRURGA
Chirurgia

Dr n.med. Marek Rodzeń
Specjalista Chirurgi Ogólnej, Specjalista Chirurgii Onkologicznej, Certyfikowany Lekarz Medycyny Estetycznej
Dr Marek Rodzeń w 1989 roku ukończył Akademię Medyczną w Lublinie. W 1993 roku zdobył I stopień specjalizacji z chirurgii ogólnej, a w 2004 uzyskał II stopień specjalizacji w tej dziedzinie. W 2013 roku rozpoczął specjalizację z zakresu chirurgii onkologicznej w Dolnośląskim Centrum Onkologii we Wrocławiu. Doświadczenie zawodowe nabywał, pracując m.in. w Wojewódzkim Szpitalu Zespolonym w Tarnobrzegu, w Poradni Chirurgii Ogólnej i Naczyniowej w Przemyślu, a w 2006 roku został zastępcą ordynatora Oddziału Chirurgii Ogólnej SP ZOZ w Drezdenku. Następnie awansował na stanowisko Kierownika Oddziału Chirurgii Ogólnej SPZOZ w Górze. W 2010 roku Dr Rodzeń obronił pracę doktorską na Akademii Medycznej we Wrocławiu uzyskując tytuł doktora nauk medycznych w dziedzinie chirurgii.
Dr Marek Rodzeń posiada liczne certyfikaty, a w trosce o najwyższą jakość świadczonych usług - stale uczestniczy w międzynarodowych kursach i szkoleniach, poszerzając tym samym swoje kompetencje w obrębie chirurgii ogólnej, urazowej, naczyniowej, onkologicznej oraz medycyny estetycznej.
Od 2019 roku, Doktor zdobywa zaufanie pacjentów wykonując swój zawód we własnej klinice, Nova Clinic Leszno, a oprócz tego pracuje także w Grupie Nowy Szpital we Wschowie, na oddziale chirurgii ogólnej oraz w pracownii endoskopowej.
Usuwanie żylaków kończyn dolnych
W naszej klinice wykorzystujemy wewnątrznaczyniową terapię laserową (Endovenous Laser Therapy, EVLT) – małoinwazyjne leczenie należące do grupy leczenia ablacyjnego.
Do zalet tej metody należy:
- możliwość wykonania w trybie ambulatoryjnym
- bezpieczeństwo
- mała częstotliwość powikłań oraz nieobecność nacięć skórnych i blizn.
Skleroterapia pajączków i żylaków
Skleroterapia jest metodą zamykania naczyń, polegającą na podaniu chemicznego środka obliterującego do światła żyły.
Jej celem jest uszkodzenie ściany żyły, wywołanie kontrolowanego stanu zapalnego, a w konsekwencji włóknienie i zarośnięcie naczynia. Zamykanie poszerzonych naczyń krwionośnych kończyn dolnych należy do najczęściej wykonywanych procedur flebologicznych.
Podcięcie skróconego wędzidełka języka
Zabieg podcięcia krótkiego wędzidełka języka ( frenulotomii ) w Nova Clinic wykonywany jest przez lekarza w asyście położnej, Certyfikowanego Doradcy Laktacyjnego i obejmuje:
-kwalifikację do zabiegu,
-zabieg,
-konsultację laktacyjną,
-omówienie zaleceń i postępowania pozabiegowego.
U noworodków wykonuje się bez znieczulenia, u dzieci starszych można zastosować znieczulenie miejscowe, powierzchniowe. Wskutek podcięcia wędzidełka u podstawy języka powstaje rana w kształcie
Usuwanie żylaków odbytu
Szczelina/y odbytu jest to linijne pęknięcie śluzówki kanału odbytu biegnące od linii zębatej do ujścia zewnętrznego kanału odbytu. Występuje w postaci ostrej lub przewlekłej. Postać ostra goi się około 5-7 dni, przewlekła charakteryzuje się długotrwałym występowaniem nadżerki i obecnością tzw. guzka wartowniczego.
Przyczynami powstania szczeliny odbytu są: zaburzenia motoryki przewodu pokarmowego powodujące zaparcia, przewlekłe biegunki, sex analny, częste porody.
Objawy szczeliny odbytu: krwawienie z kiszki stolcowej, silny przeszywający ból i pieczenie po oddaniu stolca, świąd i pieczenie bez związku z oddawaniem stolca.
Leczenie szczeliny odbytu:
- stosowanie diety bogatoresztkowej,
- farmakologiczne (maści,czopki, toksyna botulinowa),
- chirurgiczne.
W Nova Clinic Leszno zajmujemy się diagnostyką i leczeniem powyższego schorzenia.
Fibryna bogatopłytkowa
Zabieg stosowany do leczenia owrzodzeń.
ZABIEG WYKONYWANY PRZEZ LEKARZA CHIRURGA – daje gwarancję bezpieczeństwa,
PROSTOTA POZYSKANIA FIBRYNY BOGATOPŁYTKOWEJ – metodologia zakłada pozyskanie fibryny w krótkim czasie,
ZABIEG AUTOLOGICZNY, NATURALNY, EKOLOGICZNY – bez ryzyka uczuleń.
Laser frakcyjny CO2
Laser frakcyjny CO2 to najbardziej efektywne i najbardziej wszechstronne urządzenie laserowe stosowane w medycynie estetycznej i dermatochirurgii, oferujące niezwykle szeroki zakres zastosowań.
Zastosowanie:
- blizny,
- blizny potrądzikowe,
- zmiany skórne,
- rozszerzone pory,
- zmarszczki,
- rozstępy.
Korekcja opadających powiek
Zabieg wykonywany jest W ZNECZULENIU MIESCOWYM W WARUNKACH AMBULATORYJNYCH i najczęściej jest zabiegiem bezkrwawym.
Zabieg wykonuje się całorocznie, a efekty są widoczne już bezpośrednio po zabiegu.
Usuwanie znamion i guzków skóry
Usuwanie znamion i guzków skóry i tkanki podskórnej poprzez wycięcie, oraz skierowanie wycinka do badań histopatologicznych. Zabieg wykonany w warunkach ambulatoryjnych po podaniu miejscowego znieczulenia.
ONKOLOGIA
DIAGNOSTYKA ONKOLOGICZNA WYKONYWANA PRZEZ NAJLEPSZEJ KLASY SPECJALISTÓW
Rak piersi
RAK PIERSI – za podstawową profilaktykę raka piersi uznaje się USG piersi.
Każda kobieta powinna mieć wykonane badanie USG piersi z częstotliwością w zależności od wywiadu rodzinnego i obciążeń genetycznych w rodzinie. Wynik takiego badania jak również mammografii i badania MRI klasyfikowany jest wg skali BIRADS. Z kolei wycięcie łagodnych i podejrzanych zmian dokonywane jest podczas biopsji mammotomicznej pod kontrolą USG . Wykonujemy również biopsjię cienkoigłową torbieli piersi pod kontrolą USG.
1.Rak piersi to najczęstszy nowotwór u kobiet. Rocznie w Polsce notuje się około 19000 nowych zachorowań, z czego około 30% kobiet umiera. Na świecie co roku raka piersi rozpoznaje się u blisko 1,7 miliona kobiet, a ponad 500 tysięcy umiera z tego powodu.
2. Badanie profilaktyczne to :
– Samobadanie piersi i dołów pachowych co miesiąc w 3-5 dniu po miesiączce,
– USG piersi raz do roku,
– Mammografia co 2 lata u kobiet w wieku 45-74 lat.
3. Rak piersi jest najczęściej występującym nowotworem u kobiet na świecie (25%) i najczęstszą przyczyną zgonu (14%), a chore na raka piersi stanowią 36% kobiet żyjących z nowotworami. W Polsce rak piersi stanowi 23 % nowych zachorowań na nowotwory i 13 % zgonów.
4. Nowotwory piersi u kobiet występują w każdym wieku. Najczęściej chorują kobiety między 45 a 69 rokiem życia. W grupie wieku 50 – 69 lat wykazano ponad 60% wszystkich zachorowań na nowotwory piersi. Liczba zgonów z powodu raka piersi wzrasta po 45 roku życia, a w przedziale wiekowym 50-79 lat jest stała. Wskaźnik 5 letnich przeżyć w Polsce wynosi 77,2%, w Europie 79%. Należy pamiętać, że na raka piersi chorują także kobiety w ciąży i mężczyźni.
5. Brak zachorowań na raka piersi w rodzinie nie powoduje automatycznie, że dana kobieta nie zachoruje na raka piersi. Jednak ryzyko zachorowania jest mniejsze. Czynniki ryzyka zachorowania, które powodują wzrost zachorowania, to obecność mutacji genu BRCA1 na długim ramieniu chromosomu 17 lub BRCA2 na długim ramieniu chromosomu 13.
Inne czynniki to: palenie papierosów do 44 roku życia, palenie papierosów przez matkę w czasie ciąży, hormonoterpia zastępcza u kobiet po menopauzie, hormonalne leki antykoncepcyjne, wcześniejsze zmiany łagodne w piersi, wysoki status społeczno – ekonomiczny, duża masa urodzeniowa – większa niż 4000g, późny wiek menopauzy, wczesny wiek pierwszej miesiączki, wiek pierwszej donoszonej ciąży (im wcześniej tym mniejsze ryzyko, im później tym większe ryzyko), wiek pacjentki (im starszy wiek tym ryzyko większe), promieniowanie jonizacyjne, styl życia – spożywanie nadmiernych ilości tłuszczu i nadwaga zwiększa ryzyko zachorowania.
Ryzyko zachorowania na raka piersi wzrasta 2 – krotnie w przypadku wystąpienia nowotworu piersi u najbliższych krewnych ( matka, siostra) i 3 – krotnie, jeżeli chorobę rozpoznano u dwóch najbliższych krewnych.
6. Nie każda zmiana w piersi jest złośliwa. Najczęściej spotykane są torbiele, które są zmianami łagodnymi – Birads 2. Inne to tłuszczaki, gruczolakowłókniaki, węzły chłonne wewnątrzpiersiowe, typowe łagodne mikrozwapnienia, skupiska jednorodnych mikrozwapnień to również zmiany łagodne – Birads 3. Zmiany podejrzane są często nieostro odgraniczone – to guzki spikularne, polimorficzne mikrozwapnienia , niejednorodne mikrozwapnienia.
Do oceny diagnostycznej i rozpoznania raka służą:
– BAC – biospja asiracyjna cienkoigłowa – pozwala uzyskać jedynie zawiesinę komórek w płynie tkankowym i potwierdzić obecność komórek nowotworowych, nie pozwala ocenić zróżnicowania raka i ocenić stanu receptorów estrogenowych, progesteronowych i HER2,
– BAG – biopsja aspiracyjna gruboigłowa – pozwala ocenić zróżnicowanie raka, stan receptorów estrogenowych, progesteronowych i HER2, określić typ histologiczny nowotworu,
– VACB – biopsja mammotomiczna – jak BAG,
– wycinek z guza w przypadku owrzodzenia skóry piersi, raka zapalnego lub zmian w obrębie brodawki sutkowej.
7. Co powinno zaniepokoić pacjentkę w przypadku podejrzenia raka piersi?
– obecność guza piersi,
– powiększenie węzłów chłonnych w dole pachowym po stronie guza,
– zaciągnięcie skóry nad guzem piersi,
– obrzęk skóry piersi,
– skórka pomarańczy na piersi (rak zapalny),
– zaczerwienienie skóry piersi (rak zapalny),
– zmiany w obrębie brodawki sutkowej ( wyciek z brodawki, wciągnięcie brodawki, wykwity na brodawce).
Rak piersi to choroba wykrywana głównie u kobiet. Jest on najczęstszym nowotworem wykrywanym u płci pięknej. Czy mężczyzna dopuszcza stwierdzenie, że na ten typ nowotworu może również i on zachorować? Brak świadomości o możliwości zachorowania na raka piersi oraz brak rutynowych badań profilaktycznych powoduje, że coraz częściej wykrywa się najczęściej przypadkowo guzki piersi u mężczyzn, które po weryfikacji okazują się nowotworem. Rocznie na całym świecie umiera z tego powodu setki mężczyzn. Raka piersi u mężczyzn rozpoznaje się stosunkowo rzadko. Stanowi on około 1% wszystkich zachorowań na nowotwór piersi. Ponad 80% guzów nowotworowych piersi wykrytych u mężczyzn jest zlokalizowana w okolicy podbrodawkowej i może im towarzyszyć wyciek z brodawki lub owrzodzenie. Wyczucie guzów czy stwardnień u mężczyzn nie jest takie proste jak u kobiet. Jeżeli są jakiekolwiek podejrzenia, należy wykonać badanie USG lub mammografię. Przyczyną nowotworów piersi u mężczyzn jest zbyt wysoki poziom estrogenów oraz czynniki środowiskowe i genetyczne. Jeżeli w rodzinie kilkoro krewnych pierwszego stopnia miało raka piersi, należy liczyć się także z podwyższonym ryzykiem u mężczyzn z tej rodziny. Leczeniem z wyboru w przypadku potwierdzonego raka piersi u mężczyzn jest radykalna lub prosta mastectomia. Zabiegi oszczędzające i biopsję węzła wartowniczego stosuje się rzadko, a standardem jest usunięcie węzłów pachowych po stronie guza. Jako leczenie uzupełniające stosuje się radioterapię oraz hormonoterapię.
System Bi-Rads opracowano w celu kwalifikacji zmian w gruczole piersiowym opisywanych w badaniach USG, mammografii i rezonansie magnetycznym. Klasyfikacja Bi-Rads obejmuje ujednolicenie opisów, ułatwienie komunikacji między lekarzami, ułatwienie kontroli wyników.
Bi-Rads 0 – ocena niekompletna – konieczne wykonanie badań dodatkowych obrazowych
Bi-Rads 1 – obraz prawidłowy
Bi-Rads 2 – zmiana łagodna (tłuszczak, torbiel, węzły chłonne wewnątrzpiersiowe)
Bi-Rads 3 – zmiana prawdopodobnie łagodna (dobrze odgraniczone guzki, skupiska jednorodnych mikrozwapnień, asymetryczne zagęszczenia) – standardowo kontrolne badanie po 6 miesiącach. U osób z dodatnim wywiadem rodzinnym zachorowania na raka piersi biopsja aspiracyjna gruboigłowa
Bi-Rads 4 – zmiana podejrzana (guzki nieostro odgraniczone, niejednorodne mikrozwapnienia) – konieczne wykonanie biopsji aspiracyjnej gruboigłowej lub biopsji mamotomicznej
Bi-Rads 5 – zmiany typowe dla raka (guzki spikularne, polimorficzne mikrozwapnienia)
Bi-Rads 6 – potwierdzony rak piersi w badaniu histopatologicznym
W każdym opisie USG, mammografii, czy rezonansu magnetycznego dotyczących badania gruczołu piersiowego powinna znajdować się ocena w skali Bi-Rads .
Wskazaniem do wykonania biopsji aspiracyjnej gruboigłowej piersi są zmiany guzowate w piersi o charakterze BIRADS 3 i 4. BAG dostarcza materiału histologicznego z guzka piersi oraz pozwala ocenić receptory estrogenowe i progesteronowe, HER 2 i wskaźnik proliferacji Ki67 co w przypadku zmian podejrzanych o nowotwór znacznie skraca czas od chwili rozpoznania do podjęcia adekwatnego leczenia.
BAG pozwala na rozróżnienie raka wewnątrzprzewodowego i raka inwazyjnego oraz umożliwia rozróżnienie typu raka i stopnia złośliwości histologicznej. Wykonywana jest ambulatoryjnie w znieczuleniu miejscowym. Do wykonania biopsji guzka piersi używa się igły 14 GA umocowanej w specjalnym jednorazowym sprzęcie, za pomocą której pobiera się od 3 do 6 wałeczków tkankowych pod kontrolą USG. Taki materiał umieszcza się w 10 % formalinie i po utrwaleniu jest on oceniany przez lekarza histopatologa. BAG jako badanie inwazyjne może spowodować powikłania w postaci krwawienia z rany po nakłuciu lub powstanie krwiaka w tkance piersiowej, jednak zdarza się to bardzo rzadko.
W Nova Clinic Leszno wykonujemy BAG piersi w każdy ostatni czwartek miesiąca od godz 16.00.
Biopsja aspiracyjna cienkoigłowa (BAC) – średnica igły 0,6 mm pozwala na pobranie zawiesiny komórek w płynie tkankowym i krwi, celem badania cytologicznego. Rozmazy z uzyskanego materiału są utrwalane i wybarwiane na szkiełku, a następnie oceniane pod mikroskopem. Badanie przy użyciu BAC pozwala na wiarygodne mikroskopowe rozpoznanie komórek raka. Metoda ta nie umożliwia jednak różnicowania raka wewnątrzprzewodowego i naciekającego, a także oceny receptorów estrogenowych (ER), progesteronowych (PgR) oraz steroidowych (HER2). Biopsję wykonuje się pod kontrolą obrazu USG.
Wskazania:
– pobranie płynu z torbieli – Birads 2
– punkcja powiększonych, zmienionych węzłów chłonnych i ich pakietów
– punkcji guzów piersi – Birads 5
Biopsja mammotomiczna jest jednym z najnowocześniejszych sposobów na usunięcie zmian łagodnych i podejrzanych z piersi przy użyciu mammotomu. Mammotom to urządzenie, które składa się z aparatu wytwarzającego próżnię połączonego z igłą biopsyjną z mechanizmem rotacyjnym. Zabieg wykonuje się w znieczuleniu miejscowym pod kontrolą USG. Zaletą jego jest całkowite wycięcie zmiany i przekazanie pobranego materiału do badania histopatologicznego. Czas zabiegu to około 20-30 min i wykonywany jest w warunkach ambulatoryjnych. Sam zabieg nie pozostawia dużej blizny na skórze piersi – gdyż nacięcie jest 3-5 mm co ma duże znaczenie estetyczne. W przypadku zmian podejrzanych w miejscu wycięcia guzka pozostawia się znacznik, co ułatwia dalsze leczenie onkologiczne.
Rak jelita grubego
Rak jelita grubego (RJG) w Polsce znajduje się na trzecim miejscu wśród najczęściej rozpoznawanych nowotworów złośliwych zarówno u kobiet jak i mężczyzn. RJG jest chorobą wieloczynnikową wywoływaną przez czynniki genetyczne, środowiskowe lub styl życia.
Czynniki genetyczne są odpowiedzialne za mniej niż połowę nowych zachorowań. Podstawą do postawienia takiego rozpoznania jest wywiad rodzinny: rozpoznanie RJG przed 40 rokiem życia, obecność rozpoznania RJG przynajmniej w 2 pokoleniach oraz obecność innych nowotworów metachronicznych.
Czynniki środowiskowe i styl życia to przede wszystkim dieta obfitująca w czerwone mięso, spożywanie nadmiernych ilości alkoholu, palenie tytoniu, wstrzymywanie się z oddawaniem stolca, zbyt mała ilość picia płynów, a także spożywania warzyw i owoców.
Objawy RJG związane są z lokalizacją guza nowotworowego.
W przypadku raka lewej połowy okrężnicy:
– to bóle i wzdęcia brzucha,
– wąski, ołówkowaty stolec,
– krew w stolcu,
– naglące parcia na stolec.
W przypadku raka prawej połowy okrężnicy:
– guz w prawym podbrzuszu
– bezobjawowa niedokrwistość z niedoboru żelaza
Podstawą rozpoznania RJG jest badanie histopatologiczne wycinków pobranych z guza za pomocą badania endoskopowego.
Najprostszym badaniem u osób podejrzanych o RJG jest badanie per rectum (badanie przez odbyt), które w wielu przypadkach pozwala wyczuć guza (w przypadku raka odbytnicy) lub obecność krwi na palcu.
W celu potwierdzenia lub wykluczenia rozsiewu nowotworowego standardowo wykonuje się USG jamy brzusznej i RTG klatki piersiowej.
Badaniami uzupełniającymi są TK/MRI jamy brzusznej i miednicy, TK klatki piersiowej, ocena poziomu markera nowotworowego CEA oraz
PET – CT w przypadku podejrzenia przerzutów odległych. Leczeniem z wyboru jest leczenie chirurgiczne polegające na wycięciu guza z częścią jelita grubego. Jako leczenie uzupełniające stosuje się chemioterapię i/lub radioterapię.
Polipy jelita grubego należą do najczęściej wykrywanych zmian podczas badania kolonoskopowego. Polipy gruczolakowate i ząbkowane są prekursorami raka jelita grubego. W zależności od cech dysplazji i rozmiaru cechują się mniejszym lub większym potencjałem złośliwości.
Dlatego właściwy nadzór endoskopowy po usunięciu polipów ma tak bardzo ważne znaczenie w celu zmniejszenia częstości występowania raka jelita grubego w populacji. Dopasowany właściwie okres między badaniami powoduje prawidłowe nastawienie pacjentów do badań kontrolnych, a także pomaga ograniczyć koszty procedur i wyeliminować zbyt częste i niepotrzebne z punktu widzenia onkologicznego badania kontrolne, nie narażając pacjentów na ryzyko wznowy i ryzyko powikłań związanych z badaniem u osób obciążonych chorobami współistniejącymi.
Prawidłowy nadzór endoskopowy kładzie nacisk na optymalne przygotowanie jelita grubego do badania kolonoskopowego oraz rzetelną ocenę makroskopową i mikroskopową doszczętności usunięcia polipa.
Złe oczyszczenie jelita przed badaniem – czyli BBPS poniżej 6 pkt jest wskazaniem do powtórzenia badania kolonoskopowego w ciągu roku.
Wielkość usuniętego polipa, a także to, czy usunięty został w całości lub we fragmentach ma również duże znaczenie co do terminu wykonania kontrolnego badania kolonoskopowego.
Nadzór endoskopowy zaleca:
-u pacjentów po całkowitym usunięciu 1-4 gruczolaków o wielkości mniejszej niż 10 mm i z dysplazją małego stopnia albo po usunięciu każdego polipa ząbkowanego mniejszego niż 10 mm bez cech dysplazji – bez nadzoru endoskopowego.
-jeżeli nie jest możliwe skorzystanie z badania przesiewowego w ramach programu zaleca się wykonanie kolonoskopii o 10 latach.
-u pacjentów po usunięciu 1 lub więcej gruczolaków o wielkości równej lub większej niż 10 mm z dysplazją dużego stopnia wykonanie kolonoskopii po 3 latach,
-u pacjentów po usunięciu 5 lub więcej gruczolaków o wielkości równej lub większej niż 10 mm z dysplazją dużego stopnia wykonanie kolonoskopii po 3 latach,
-u pacjentów po usunięciu 1 lub więcej polipa ząbkowanego o wielkości równej lub większej niż 10 mm z dysplazją wykonanie kolonoskopii po 3 latach,
-u pacjentów po usunięciu 10 lub więcej polipów gruczolakowatych kontrolę w poradni genetycznej,
-u pacjentów po usunięciu we fragmentach polipów o wielkości równej lub większej niż 20 mm wykonanie kolonoskopii po 3 – 6 miesiącach,
-u pacjentów po usunięciu we fragmentach polipów o wielkości równej lub większej niż 20 mm wykonanie kolonoskopii w ramach nadzoru po 12 miesiącach od pierwszej kontrolnej kolonoskopii – czyli 15 – 18 miesięcy po wykonaniu pierwszej kolonoskopii,
-u pacjentów po usunięciu we fragmentach polipów zaleca się ocenę miejsca po ich usunięciu za pomocą technik obrazowania endoskopowego,
-u pacjentów po usunięciu we fragmentach polipów dopuszcza się odstąpienie od rutynowej biopsji blizny po polipektomii,
W razie występowania objawów sugerujących RJG u pacjentów po polipektomii decyzję o wykonaniu dodatkowej kolonoskopii podejmuje się indywidualnie kierując się obrazem klinicznym mając na uwadze dobro pacjenta.
Kolonoskopia jest to badanie obrazowe umożliwiające ocenę dolnego odcinka przewodu pokarmowego, czyli całego jelita grubego i końcowego odcinka jelita krętego za pomocą wprowadzonego przez odbyt endoskopu, z którego przesyłany jest obraz na monitor. W czasie badania możliwe jest pobranie wycinków z błony śluzowej jelita i/lub guza jelita grubego oraz usunięcie rozpoznanych polipów, a także wykonywania dokumentacji fotograficznej rozpoznanych zmian.
Kolonoskopia powinna być wykonana u każdego pacjenta po 50 roku życia. W przypadku pacjenta z obciążeniami genetycznymi raka jelita grubego powinna być wykonana około 40 roku życia lub 10 lat wcześniej niż rozpoznany w rodzinie nowotwór jelita grubego. W innych przypadkach podejrzanych o nowotwór jelita grubego powinna być wykonana niezwłocznie.
Przygotowanie pacjenta do badania kolonoskopowego polega na spożywaniu płynnych pokarmów na kilka dni przed wyznaczonym terminem badania, a dzień przed badaniem picie dużej ilości wody mineralnej (4-5 litrów) ze środkiem przeczyszczającym.
Ważne też jest odstawienie leków rozrzedzających krew na 5-7 dni przed badaniem.
W dniu zabiegu przed badaniem nie wolno spożywać pokarmów i pić płynów.
Badanie polega na ułożeniu pacjenta na boku i wprowadzeniu kolonoskopu przez odbyt. Następnie pod kontrolą obrazu przekazywanego z kolonoskopu na monitor lekarz przy udziale pielęgniarki wprowadza kolonoskop do jelita grubego w celu jego oceny.
Kolonoskopia jest badaniem powodującym dyskomfort lub nawet silne dolegliwości bólowe w obrębie jamy brzusznej w czasie trwającego badania, dlatego przed badaniem podaje się dożylnie leki rozkurczowe i narkotyczne leki przeciwbólowe. W niektórych pracowniach endoskopowych stosuje się znieczulenie ogólne z intubacją dotchawiczą.
Kolonoskopia jest badaniem bezpiecznym, jednak jak każde badanie inwazyjne niesie możliwość wystąpienia powikłań, do których należą krwawienia pozabiegowe w przypadku pobrania wycinków z błony śluzowej lub guza jelita grubego albo usunięcia polipów, a także perforacja jelita grubego – głównie u osób z obecnością dużych uchyłków w jelicie grubym.
Po wykonaniu badania pacjent po krótkotrwałej obserwacji udaje się do domu z opisem badania zawierającym zdjęcia oraz zalecenia pozabiegowe.
W przypadku pobrania wycinków do badania histopatologicznego konieczny jest ich odbiór po około 3-4 tygodniach.
Kontrolne badanie kolonoskopowe wykonywane jest w przypadku prawidłowego poprzedniego badania po 10 latach, a w przypadkach obciążeń genetycznych rakiem jelita grubego co 5 lat. W innych przypadkach termin ustalany jest indywidualnie po otrzymaniu wyniku histopatologicznego (po usunięciu polipów lub pobraniu wycinków z błony śluzowej jelita grubego).
Przeciwskazaniem do wykonania badania kolonoskopwego jest:
– niedrożność jelit,
– perforacja przewodu pokarmowego
– niewydolność krążeniowo – oddechowa u pacjenta
– demencja umysłowa
Rak tarczycy
RAK TARCZYCY jest rzadkim nowotworem, wykrywa się go w Polsce u około 1900 osób rocznie. Największa zapadalność występuje w 50-80 roku życia, częściej u kobiet. W profilaktyce tego nowotworu stosuje się badanie USG, które wskazane jest, gdy jest wyczuwalny guzek tarczycy, widoczne jest powiększenie tarczycy, powiększenie węzłów chłonnych szyi nie związane z infekcją.
W Nova Clinic wykonujemy biopsję cienkoigłowa torbieli tarczycy pod kontrolą USG.
Rak skóry i czerniak skóry
Czerniak jest najbardziej złośliwym nowotworem skóry u ludzi rasy białej. Wywodzi się z komórek zwanych melanocytami. Najczęściej rozwija się w skórze, ale zdarzają się przypadki, że zlokalizowany jest w błonie naczyniowej oka lub błonach śluzowych. W Polsce odnotowuje się około 2500 przypadków rocznie nowych zachorowań. Względny wskaźnik 5 – letniego przeżycia w Polsce szacuje się na około 65%. Główne czynniki powodujące zachorowanie na czerniaka to:
- nadmierna ekspozycja na promieniowanie ultrafioletowe (naturalne – słońce i sztuczne – solaria),
- przebyte oparzenia słoneczne,
- stałe drażnienie mechaniczne lub chemiczne skóry,
- inne nowotwory skóry w wywiadzie,
- immunosupresja,
- czynniki genetyczne (rodzinny zespół atypowych znamion FAMS),
- olbrzymie znamiona wrodzone.
neurologia
Neurolog
lek. med. Aleksandra Lisowiec-Zuska
- specjalista neurolog

LISTA CENOWA
| wizyta podstawowa | 200 zł |
| USG Doppler tętnic szyjnych | 150 zł |
| konsultacja z USG Doppler tętnic szyjnych | 300 zł |
TERMINY PRZYJĘĆ
przyjmuje w każdy czwartek od godz. 9.00
ginekologia estetyczna
ZABIEG WYKONYWANY PRZEZ LEKARZA GINEKOLOGA
SonoCare
SonoCare jest urządzeniem do rewitalizacji pochwy, które wykorzystuje nano-ultradźwięki o częstotliwości 1, 3 oraz 10 MHz. Taka częstotliwość pozwala na całkowicie skuteczny, bezbolesny i bezpieczny zabieg rewitalizacyjny na głębokości nawet do 50 mm.
Celem zabiegu jest uzyskanie efektu:
- TERMICZNEGO – prowadzi on do zagęszczenia, ujędrnienia i napięcia skóry poprzez stymulacje włókien kolagenowych i przebudowę elastyny.
- NIETERMICZNEGO – widoczna poprawa w przypadku łagodnej postaci nietrzymania moczu oraz pomoc w zakresie suchości pochwy.
- ODMŁODZENIA- prowadzi do dotlenienia skóry poprzez rozszerzenie naczyń krwionośnych i zwiększa ciśnienie przepływu krwi, co może skutkować poprawą doznań seksualnych.
PPRZECIWWSKAZANIA:
- ciąża
- infekcje wirusowe i bakteryjne
- nieprawidłowy wynik cytologii szyjki macicy
- rewitalizacja pochwy i leczenie łagodnej postaci nietrzymania moczu przy zastosowaniu zabiegu SonoCare
- labioplastyka Loktal
Ginekologia estetyczna i funkcjonalna Loktal
Zabiegi z zakresu ginekologii estetycznej i funkcjonalnej to zarówno zabiegi chirurgiczne, jak i nieinwazyjne z użyciem urządzeń Megapulse HF Fraxx i Wavetronic 6000 Touch. W zależności od wskazań można je ze sobą łączyć także z innymi metodami zabiegów ginekologicznych, np. tych z użyciem nici waginalnych czy wypełniaczy na bazie kwasu hialuronowego.
Labioplastyka
To chirurgiczna korekta warg sromowych mniejszych, których przerost utrudnia kobiecie codziennie funkcjonowanie, wpływa na jej relacje z partnerem, obniża samoocenę. Labioplastykę można wykonać precyzyjnym nożem radiochirurgicznym, który zastępuje tradycyjny skalpel. Lekarz ma pełną kontrolę nad cięciem, a dzięki temu, że boczne tkanki nie ulegają zwęgleniu, rana ładnie się goi i zrasta, pozostawiając minimalne ślady. Z zabiegu korzystają kobiety w różnym wieku, najczęściej między 25-50 rokiem życia. Powodem plastyki warg sromowych może być ich przerost, asymetria lub deformacja.
Rewitalizacja pochwy
To kolejny zabieg skierowany do kobiet zarówno młodszych, np. po porodach siłami natury, leczeniu hormonalnym, z problemami nawracających infekcji, itd., jak i starszych, będących w okresie okołomenopauzalnym. Rewitalizacja pochwy przywraca odpowiednie nawilżenie, zwiększa napięcie i elastyczność ścian pochwy, co z kolei wpływa na zwiększenie doznań seksualnych, zmniejsza częstotliwość występowania infekcji dróg intymnych. Zabieg nie jest bolesny, poprzedza go znieczulenie specjalnym kremem. Wykonywany jest urządzeniem Megapulse HF Fraxx i elektrodą frakcyjną, wyposażoną m.in. w system kontroli wilgoci w tkankach. Dzięki niemu lekarz ma pewność, że zabieg przebiega prawidłowo, a impulsy elektromagnetyczne przedostały się do tkanek.
Leczenie wysiłkowego nietrzymania moczu
Nowoczesna i nieinwazyjna metoda leczenia za pomocą urządzenia Megapulse HF Fraxx marki Loktal daje nadzieję wielu kobietom, zmagającym się z problemem wysiłkowego nietrzymania moczu. Dolegliwość nie jest zależna od wieku — może pojawić się np. po porodzie siłami natury, albo u dojrzałych pacjentek. Dzięki elektrodzie Fraxx lekarz obkurcza ściany pochwy wokół cewki moczowej, w wyniku czego są one bardziej napięte i nie przepuszczają moczu.

Wysiłkowe nietrzymanie moczu
Jak podaje piśmiennictwo specjalistyczne, na proces kontrolowanego oddawania moczu w sytuacji obciążenia pęcherza moczowego wpływ mają trzy główne czynniki:
- sprawne mięśnie dna miednicy, które pozwalają w sposób świadomy zamykać lub zwężać światło cewki moczowej,
- nieprzerwane więzadło łonowo - cewkowe na którym w trakcie wysiłku zagina się lekko obniżająca się wraz z pęcherzem cewka moczowa, co prowadzi do zamknięcia jej światła (na zasadzie odruchu bez użycia świadomości),
- odpowiedni stan odżywienia śluzówki cewki moczowej, która zwęża jej światło. Obniżenie stężenia hormonów płciowych po menopauzie wiąże się bezpośrednio z pogorszeniem odżywienia śluzówki i może tłumaczyć częste ujawnienie się nietrzymania moczu u kobiet właśnie po okresie przekwitania.
Orientacyjnie stopień nasilenia nietrzymania moczu lekarz może określić na podstawie dokładnie zebranego wywiadu stosując poniższą, trzystopniowa skale:
I stopień - WNM pojawia się w okolicznościach dużego i nagłego wysiłku fizycznego, silnego kaszlu i kichania,
II stopień - WNM pojawia się w okolicznościach wysiłku o średnim nasileniu - wchodzenie po schodach, sprzątanie, podskakiwanie, podbieganie,
III stopień - WNM pojawia się w okolicznościach małego wysiłku, spokojnego chodzenia, siedzenia a nawet podczas leżenia.
Wskazania
- utrata jędrności warg sromowych i krocza
- odczucia nieestetycznego wyglądu
- ból podczas współżycia
- suchość przedsionka pochwy
- zanik błony śluzowej przedsionka pochwy
Przeciwwskazania
- choroby nowotworowe,
- białaczki, szpiczaki,
- choroby krwi,
- schorzenia wątroby,
- choroby wynikająca z autoagresji
- ciąża i laktacja,
- ostre zakażenia i stany zapalne,
- niesteroidowe leki przeciwzapalne,
- antykoagulanty.
- miesiączka
Osocze bogatopłytkowe na okolice intymne
Zalecane jest przed zabiegiem wypicie 2-3 l wody w celu dobrego wypełnienia tkanek.
WYTYCZNE PO ZABIEGU
- 7-14 dni po zabiegu nadal nie stosować NLPZ
- w dniu zabiegu nie korzystać z sauny, nie uprawiać sportów,
dbać o czystość i higienę po zabiegu - w przypadku zabiegu ortopedycznego stosować się do
zaleceń lekarza - DOZWOLONE LEKI PRZECIWBÓLOWE PO ZABIEGU:
TRAMADOL, PARACETAMOL (APAP). - 7 dni nie współżyć.
CZAS TRWANIA
45 min
ZNIECZULENIE
TAK
REKOMENDOWANA ILOŚĆ ZABIEGÓW
2-3
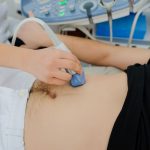
ultrasonografia
USG
Pozwala uchwycić najdrobniejsze zmiany i nieprawidłowości. Nowa generacja obrazowania 4D zapewnia fotorealistyczne obrazowanie 3D w czasie rzeczywistym o niespotykanej jakości i szybkości.
System obrazujący w urządzeniu zbudowano w oparciu o architekturę nowej generacji, która gwarantuje zawansowane i unikalne przetwarzanie sygnału.
W naszej klinice urządzenie te wykorzystujemy do wykonywania:
USG jamy brzusznej
USG Doppler tętnic szyjnych
USG Doppler żył i tętnic kończyn dolnych
USG piersi z elastografią (elastografia pomaga rozróżnić charakter zmian w piersi, niejednokrotnie pozwala oddalić wskazanie do biopsji. Dostarcza dodatkowej informacji diagnostycznej o zmianach z pozoru łagodnych)
USG guzków tkanki podskórnej
USG tarczycy z biopsją
USG węzłów chłonnych
Zadzwoń i umów się
fizjoterapia i masaż
Fizjoterapia

MAGDALENA DUDZIAK-GAŁA
mgr fizjoterapii
- masaż leczniczy
- fizjoterapia
Fizjoterapia - leczenie urazów ostrych i przewlekłych
Masaż leczniczy - Leczenie urazów ostrych i przewlekłych
Masaż leczniczy (120 zł)
Masaż klasyczny częściowy (90 zł)
Masaż klasyczny całego ciała (150 zł)
LISTA CENOWA
| konsultacja fizjoterapeutyczna + badanie fizjo | 120 zł |
| masaż klasyczny częściowy | 90 zł |
| masaż klasyczny całego ciała | 150 zł |
| masaż leczniczy | 120 zł |
| masaż gorącymi kamieniami | 160 zł |
| masaż relaksacyjny | 120 zł |
| fala uderzeniowa ostrogi/ból przewlekły | 80 zł |
| drenaż limfatyczny (ręczny) | 130 zł |
| mobilizacja blizny pooperacyjnej | 70 zł |
| fala uderzeniowa po liposukcji | 100 zł |
Fizjoterapia pediatryczna

mgr Magdalena Antoniak
fizjoterapeuta pediatryczny
Jest absolwentką Uniwersytetu Medycznego w Poznaniu (fizjoterapia, lic. 2011, mgr 2013). Swoje wykształcenie uzupełniała o studia pedagogiczne na Uniwersytecie Adama Mickiewicza w Poznaniu (2015) oraz na licznych kursach. Pracuje metodą NDT-Bobath Baby. Dodatkowo jest terapeutą Integracji Sensorycznej, diagnostą metody Prechtla i doradcą chustonoszenia ClauWi.
Doświadczenie do pracy z dziećmi zdobywała już podczas studiów, udzielając się jako wolontariusz poznańskiej Fundacji „Mały Piesek Zuzi” oraz prowadząc zajęcia na turnusach rehabilitacyjnych dla dzieci w Osiecznej, Kołobrzegu, Stawiskach i Poznaniu. Pracowała w prywatnym gabinecie fizjoterapeutycznym, Centrum Medycznym Lux Med, poradni psychologiczno-pedagogicznej i przedszkolach integracyjnych w Poznaniu i okolicy.
Specjalizuje się w stymulacji rozwoju i terapii niemowląt oraz małych dzieci.
Prywatnie mama 4-latka, miłośniczka kotów, muzyki i górskich wędrówek.
W Nova Clinic prowadzi terapię niemowląt i małych dzieci (zaburzenia napięcia mięśniowego, asymetria, wady stóp), ocenia ich rozwój i postawę, a także udziela wskazówek dotyczących prawidłowej pielęgnacji i zabawy z małym dzieckiem.
TERMINY PRZYJĘĆ
15 marca 15.00-17.00
22 marca 9.00-12.00
KOSZT WIZYTY
200 zł
Dietetyka
Dietetyk

Beata Sobolewska-Lipnicka
dietetyk
TERMINY PRZYJĘĆ
wtorki 17.00-19.00
Z medycyną jestem związana od ponad 20 lat. Ukończone studia na 2 kierunkach, posiadanie 2 specjalizacji medycznych oraz odbycie wielu szkoleń i kursów pozwoliło mi na zdobycie wiedzy, którą mogę z powodzeniem wykorzystywać w codziennej pracy z pacjentem. Umiejętność interpretowania wyników badań laboratoryjnych pozwala na szczegółową i dogłębną analizę zaburzeń, z którymi zgłasza się pacjent. Dzięki tej wiedzy oraz ciągłemu doskonaleniu swojego warsztatu poprzez aktywne uczestnictwo w kursach i konferencjach, do każdego pacjenta podchodzę indywidualnie, kompleksowo i holistycznie.
Praca jest moją pasją. W swojej pracy zajmuję się pacjentami z chorobami: przewodu pokarmowego, autoimmunologicznymi, alergiami i nietolerancjami pokarmowymi, zaburzeniami hormonalnymi, leczącymi niepłodność oraz dietozależnymi.
Odpowiednio dobrana dieta oraz wsparcie suplementacyjne może mieć wpływ na polepszenie samopoczucia w wielu jednostkach chorobowych, złagodzenie stanów zapalnych, redukcję masy ciała, a co jest z tym związane poprawę stanu metabolicznego organizmu.
Lista cenowa
| Porada dietetyczna | 200 zł |
| Zalecenia żywieniowe + przykładowe posiłki + suplementacja | 220 zł |
Chirurgia plastyczna
Chirurg plastyczny
dr n. med. Grzegorz Kierzynka
- specjalista chirurgii plastycznej i ogólnej

KOSZT WIZYTY
250 zł
psycholog
Psycholog
Ilona Łada -Zabłocka

Jestem psychologiem, absolwentką Uniwersytetu Adama Mickiewicza w Poznaniu. Ukończyłam specjalizację: Psychologia kliniczna człowieka dorosłego, a także studia podyplomowe na kierunku Psychologia kliniczna dzieci i młodzieży. Świadczę pomoc psychologiczną dla osób dorosłych oraz dzieci i młodzieży. Pracuję w oparciu o założenia teorii Analizy Transakcyjnej. Ukończyłam w tym zakresie Studium Analizy Transakcyjnej, posiadam Certyfikat 101.
OBSZARY PRACY: kryzysy życiowe: rozwód, śmierć bliskiej osoby, utrata pracy, pojawienie się choroby; trudności w zrozumieniu oraz zaakceptowaniu samego siebie; problemy w nawiązywaniu lub podtrzymywaniu bliskich relacji z innymi; konflikty w relacjach rodzinnych; poczucie osamotnienia; poczucie cierpienia; trudności w wyrażaniu emocji, myśli; problemy w radzeniu sobie ze stresem; stany depresyjne, nasilony lęk; objawy psychosomatyczne: problemy ze snem, odżywianiem się.
- Przyjęcia w każdy piątek 17.00 -20.00. Dzieci od 4 roku
Certyfikowany Doradca Laktacyjny
Położna, Certyfikowany Doradca Laktacyjny

Lucyna Rodzeń
Porada laktacyjna
W trakcie porady laktacyjnej:
- oceniany jest stan matki (badanie gruczołów piersiowych),
- badanie dziecka (ważenie, pomiar poziomu bilirubiny bilirubinometrem, ocena wędzidełka języka i funkcji orofacjalnych),
- obserwacja aktu karmienia,
Porada skierowana jest do:
- kobiet karmiących, które chcą się upewnić, że prawidłowo karmią swoje dziecko,
- mam borykających się z problemami w trakcie laktacji,
- do kobiet oczekujących dziecka które chcą się dobrze przygotować do karmienia piersią.
LISTA CENOWA
| porada laktacyjna stacjonarna | 200 zł |
| porada laktacyjna w terenie | 250 zł |
| porada kontrolna stacjonarna | 180 zł |
| porada kontrolna w terenie | 230 zł |
| pomiar poziomu bilirubiny | 50 zł |
Podolog
Podolog

Gabriela Rybka
Mam na imię Gabi, mam 22 lata i jestem absolwentką Wyższej Szkoły Edukacji i Terapii w Poznaniu na kierunku kosmetologia ze specjalizacją z podologii. Odkąd zaczęłam poznawać te dziedzinę na uczelni od razu zainteresował mnie temat stóp i paznokci. Cechuje mnie wysoka dokładność i duże skupienie przy wykonywanych zabiegach. Podologia cały czas się rozwija dlatego też i ja poszerzam swoją wiedzę na konferencjach, webinarach i szkoleniach podologicznych. Jeżeli chcesz zadbać o swoje stopy już wiesz do kogo się udać w Nova Clinic! Serdecznie zapraszam do skorzystania z moich usług
LISTA CENOWA
| konsultacja podologiczna | 50 zł |
| zabieg podologiczny podstawowy bez frezowania podeszwy stóp | 90 zł |
| zabieg podologiczny podstawowy z frezowaniem podeszwy stóp | 120 zł |
| pedicure hybrydowy | 110 zł |
| pedicure hybrydowy z frezowaniem podeszwy stóp | 150 zł |
| ściągnięcie stylizacji hybrydowej z zabiegiem podologicznym podstawowym | 120 zł |
| opracowanie modzeli i/lub odcisków skalpelem w zależności od ilości 1 szt | 30 zł |
| opracowanie podeszwy stóp frezem | 55 zł |
| oczyszczenie paznokcia zmienionego chorobowo w zależności od ilości 1 szt | 50 zł |
| założenie tamponady | 30 zł |
| założenie klamry tytanowej 1 paznokieć | 170 zł |
| kontrola i przesunięcie klamry tytanowej | 100 zł |
| pobranie materiału do badania mykologiczne + badanie laboratoryjne | 150 zł |
trycholog
Trycholog
Paula Światłowska

Przyjęcia w każdą środę 17.00 - 20.00
Doświadczony trycholog z wiedzą i praktyką w dziedzinie kosmetologii oraz dietetyki. Zdobyła tytuł magistra kosmetologii o specjalizacji: Trychologia oraz dietetyki, a następnie podzieliła się swoją wiedzą jako wykładowca akademicki na studiach magisterskich i podyplomowych w Wyższej Szkole Biznesu i Nauk o Zdrowiu w Łodzi. W trakcie swojej kariery zawodowej pracowała w renomowanych Klinikach w Warszawie, gdzie zajmowała się pacjentami z różnorodnymi problemami trychologicznymi. Jej specjalizacje obejmują kompleksową opiekę nad zaburzonym mikrobiomem skóry głowy oraz jelit, chorobami autoimmunologicznymi (m.in. łuszczyca). Dodatkowo posiada kompetencje w dziedzinie diagnozowania i pracy z różnym typem łysień, co pozwala jej skutecznie pomagać pacjentom w odzyskaniu zdrowia i pewności siebie. Zawsze dbająca o najwyższe standardy zawodowe oraz indywidualne potrzeby pacjentów oferując kompleksową i empatyczną opiekę, zapewniając profesjonalne podejście i skuteczne rozwiązania dla każdego z jej podopiecznych.
Punkt Pobrań badań laboratoryjnych
Medycyna rodzinna
Specjalista Medycyny Rodzinnej

Lek. Kacper Szynalski
Absolwent Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu. Doświadczenie i umiejętności zdobywał w Praktyce Lekarza Rodzinnego „Amicus” w Poznaniu w latach 2014-2018, a także kilku pomniejszych placówkach na terenie województwa Wielkopolskiego. Od 2018 r. przyjmuje jako lekarz rodzinny w Centrum Medycznym „Medeor” w Lesznie. Tytuł specjalisty medycyny rodzinnej uzyskał w 2021 r. po zdaniu Państwowego Egzaminu Specjalizacyjnego.
Ukończył wiele kursów kierunkowych, a w 2022 r. uzyskał kwalifikacje do przeprowadzania badań i wydawania orzeczeń lekarskich osobom ubiegającym się o pozwolenie na broń.
W 2019 r. i 2022 r. został wybrany lekarzem rodzinnym roku w Lesznie i powiecie leszczyńskim w plebiscycie Hipokrates Wielkopolski organizowanym przez Głos Wielkopolski.
W pracy zawodowej zajmuje się szeroko pojętą profilaktyką, diagnostyką i leczeniem schorzeń przewlekłych takich jak nadciśnienie tętnicze, hiperlipidemia czy cukrzyca, jak również chorobami ostrymi jak np. infekcje dróg oddechowych. W swojej praktyce polega na medycynie opartej na faktach, kieruje się empatią i chęcią pomocy, a pacjentom stara się przedstawić proces diagnostyczny i leczniczy w jak najprzystępniejszej formie.
TERMINY PRZYJĘĆ
Terminy przyjęć
– dorośli oraz dzieci od lat 3
Wtorek 15.00-17.00
Środa 15.00-17.00
KOSZT WIZYTY
| wizyta standardowa | 190 zł |
| wizyta „infekcyjna” | 160 zł |
| wizyta kwalifikacyjna dla kandydatów na posiadacza broni palnej do celów sportowych, myśliwskich lub kolekcjonerskich* | 180 zł |
*Na wizytę lekarską proszę przynieść zaświadczenie lekarskie od okulisty i psychiatry